ACCIDENTS MEDICAUX, INFECTIONS NOSOCOMIALES, AFFECTIONS IATROGENES.
Qu’est-ce qu’un accident médical ?
Un accident médical est un évènement ayant entraîné un dommage anormal au regard de l’évolution prévisible de l’état de santé du patient au cours d’un acte de soins, de prévention ou de diagnostic.
A titre d’exemples, on peut citer une infection de prothèse de hanche à la suite de l’intervention de pose, une intervention de la cataracte qui a conduit à la cécité de l’œil opéré…
L’acte peut s’être produit dans n’importe quel lieu de soins : un établissement de santé, public ou privé, un cabinet d’un professionnel de santé exerçant en libéral, un laboratoire d’analyses médicales, de radiologie, une pharmacie, etc.
Un accident médical peut être consécutif à une faute ou à un aléa thérapeutique.
Un accident médical peut être constitué également en cas d’infections nosocomiales ou d’affections iatrogènes.
L’infection nosocomiale est une infection contractée au cours d’un acte de soins et qui s’est révélé, dans les 48h suivant l’acte de soins, dans les 30 jours suivant l’intervention chirurgicale ou dans l’année suivant la pose d’une prothèse.
L’affection iatrogène est due à un médicament ou à un traitement. Il peut s’agir d’effets indésirables, de surdosage, d’interactions entre plusieurs médicaments.
Quelles victimes ?
La victime directe est celle qui a intérêt et qualité à agir car c’est elle qui a subi un dommage suite à l’accident médical.
La victime indirecte ou « victime par ricochet » est celle qui a un lien particulier et personnel avec la victime directe et qui, à ce titre, peut avoir subi des préjudices individuels. Il peut s’agir du conjoint, des parents ou enfants, par exemple.
Les ayants droit sont les successeurs légaux de la victime décédée et qui se substituent à elle pour faire valoir ses droits.
Que sont les préjudices ?
Ce sont les conséquences dommageables de l’accident ou de l’infection qui peuvent faire l’objet d’une indemnisation.
Quelques exemples de préjudices :
- Les préjudices patrimoniaux : pertes de revenus professionnels, dépenses engagées en matière de santé ou d’aide à domicile, etc.
- Les préjudices physiques : incapacité temporaire ou permanente, partielle ou totale, préjudice esthétique, douleurs, préjudice sexuel, etc.
- Les préjudices moraux ou psychologiques
- Les préjudices « sociaux » : impossibilité de fonder une famille (préjudice d’établissement) ou privation des plaisirs de la vie (préjudice d’agrément), etc.
- Les préjudices professionnels : limitation dans l’évolution de carrière, impossibilité d’obtenir un diplôme, etc.
Pour avoir une vision plus globale des postes de préjudices indemnisables, il est recommandé de se reporter à la nomenclature Dintilhac, utilisée par les instances en charge de l’évaluation du dommage corporel. Le référentiel d’indemnisation de l’ONIAM constitue également une source d’informations.
Quel est le rôle de l’expert / l’expertise ?
Quel que soit le recours engagé par la victime, une expertise est diligentée.
Menée par un professionnel de santé ayant des compétences en réparation du dommage corporel, l’expertise est le point névralgique de la procédure en responsabilité médicale, surtout en matière d’indemnisation des préjudices.
L’expert doit être, dans la mesure du possible, spécialisé dans le domaine médical ou paramédical concerné. Il est possible qu’il s’adjoigne un coexpert ou un sapiteur dans une autre spécialité de manière à procéder à une expertise complète.
Cet examen médical permet de déterminer ce qui s’est passé lors de l’acte de soins, quelles sont les responsabilités dans l’accident, quels préjudices doivent être réparés.
Il est fondamental pour la victime de bien préparer ce rendez-vous. De la même façon, il est, plus que pour n’importe quelle démarche, indispensable de se faire accompagner soit par un médecin-conseil ou médecin-recours, soit par un avocat spécialisé en réparation du dommage corporel, par son médecin traitant, par une association spécialisée ou même par un proche qui interviendra en soutien.

CE QU'IL FAUT SAVOIR
Dossier médical
Préalablement à toute démarche, la victime doit obtenir la copie de son dossier médical (ou au minimum les éléments utiles à votre demande), accessible auprès du professionnel ou de l’établissement de santé. Il s’agit d’un droit essentiel reconnu par la loi du 4 mars 2002 qui ne souffre aucune exception, sauf pour les ayants droit qui n’ont accès qu’à certains éléments déterminés par la loi.
Les informations médicales à fournir sont celles ayant trait à l’accident médical mais aussi celles susceptibles de déterminer l’état de santé antérieur et actuel de la victime.
Pour plus d’informations sur ces questions, des fiches pratiques et des lettres-type sont disponibles auprès du CISS ou directement sur son site Internet.
Prescription de l’action en responsabilité médicale
Depuis la loi du 4 mars 2002, les délais ont été uniformisés : que l’acte médical se soit produit dans un cabinet de ville, dans un centre de soins, privé ou public, la victime a un délai de 10 ans pour intenter une action à compter de la consolidation de son état de santé.
La consolidation signifie que, malgré les soins prodigués, l’état de la victime peut être considéré comme permanent, et si des soins sont encore nécessaires, ils ne le sont que pour éviter une aggravation qui est toujours possible.

COMMENT ÇA MARCHE
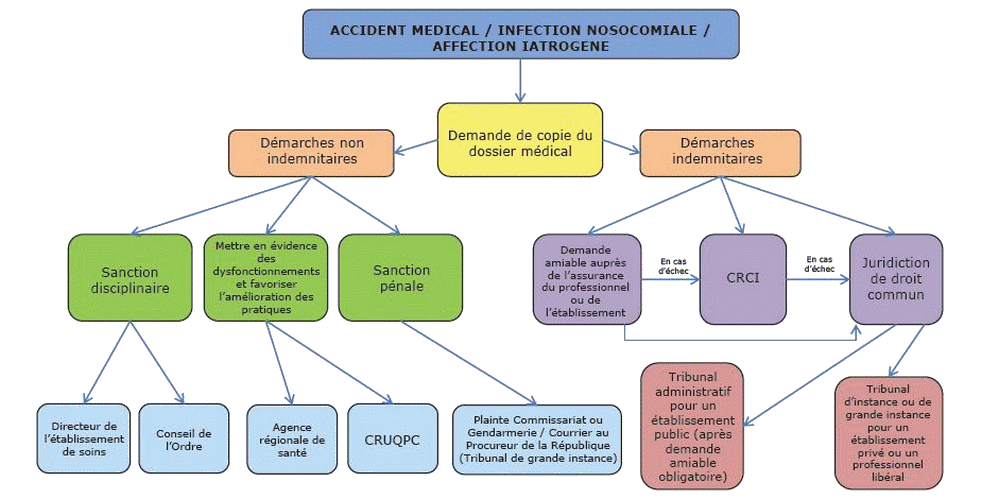
Les voies de recours à privilégier face à un accident médical divergent en fonction de l’objectif poursuivi par la victime : sanction du professionnel et/ou réparation des préjudices subis. Il faut noter que ces recours ne sont pas alternatifs : il est tout à fait possible à la victime d’engager ces procédures concomitamment ou l’une après l’autre.
Les recours non indemnitaires
En cas de dysfonctionnement collectif ou institutionnel qui s’est déroulé au sein d’un établissement, plusieurs actions peuvent être menées en fonction de la nature juridique du lieu dans lequel s’est produit l’accident.
- Pour un établissement de santé public ou privé, il convient de saisir la Commission des relations avec les usagers et de la qualité de la prise en charge (CRUQPC) dans lequel siège des membres de l’établissement (directeur, médiateur médecin et non médecin) mais aussi des représentants d’usagers, membres d’associations agréées en santé. Cette commission est chargée de veiller au respect des droits des malades et à la qualité des soins et, dans ce cadre, peut être saisie par toute personne souhaitant faire part d’un dysfonctionnement quelconque. Pour plus d’informations, une fiche dédiée est accessible auprès du CISS : www.leciss.org/sites/default/files/19-CRUQPCfiche-CISS.pdf
- Au sein d’un établissement médico-social, une personne qualifiée, extérieure à l’établissement et inscrite sur une liste départementale, peut être saisie par la personne accueillie pour l’aider à faire valoir ses droits (article L311-5 du Code de l’Action sociale et des familles). Le Conseil de la vie sociale, quant à lui, permet d’associer les usagers au fonctionnement de l’établissement (article L311-6 et suivants du Code de l’Action sociale et des familles).
En cas de manquement déontologique d’un professionnel de santé (non-respect du tact et de la mesure, du droit à l’information, refus de soins…), il convient alors de saisir le conseil de l’Ordre de la profession qui, après une conciliation, peut prononcer une sanction disciplinaire à l’encontre du professionnel de santé fautif.
Par ailleurs, l’autorité de tutelle de l’ensemble du système de santé, sur le plan local, est l’Agence régionale de santé. A ce titre, elle doit être informée de toutes difficultés rencontrées par les usagers dans leur parcours de soins.
Enfin, si le but recherché par la victime est la sanction pénale du responsable de son dommage, il convient alors soit de porter plainte auprès de la gendarmerie ou du commissariat de police le plus proche, soit d’écrire un courrier au Procureur de la République du tribunal compétent.
Attention ! Pour que la responsabilité pénale du professionnel puisse être engagée, il faut qu’il ait commis une infraction pénale déterminée, prévue au Code pénal.
Les recours indemnitaires
> La transaction amiable
La transaction amiable est une démarche que la victime peut entreprendre directement auprès du professionnel ou de l’établissement de santé mis en cause dans l’accident médical.
Il s’agit de demander, par un courrier en recommandé avec accusé réception, à la personne que l’on pense responsable du dommage (au directeur lorsqu’il s’agit d’un établissement de santé) d’actionner son assurance responsabilité professionnelle en vue de la mise en œuvre d’une expertise amiable qui évaluera les fautes éventuelles et les préjudices qui en découlent.
A noter que, dans cette procédure, l’expertise est menée par le médecin conseil de l’assurance.
Après l’expertise et sur la base d’un rapport d’expertise, l’assurance pourra proposer à la victime une indemnisation.
Si aucun accord n’est trouvé entre les deux parties, la victime pourra alors poursuivre les responsables de son dommage devant les juridictions compétentes (cf. infra).
Attention !
Si l’acte médical a eu lieu dans un établissement de soins public, cette action est un préalable obligatoire à la saisine ultérieure du tribunal administratif et déclenche les délais pour agir. Deux mois après l’envoi de la demande d’indemnisation par la victime, le silence gardé par l’administration vaut refus et fait ainsi courir un nouveau délai de deux mois pour saisir le tribunal compétent.
Si les délais de recours sont dépassés, la décision de l’établissement sera considérée comme définitive et la victime ne pourra plus voir ses préjudices indemnisés même par une autre procédure (tribunal ou CRCI sauf si l’accident est constitutif d’un aléa thérapeutique).
Bien que souvent plus rapide et moins complexe que d’autres procédures, il convient néanmoins d’être vigilant sur les risques d’une telle négociation : si la victime accepte la proposition de l’assurance, la procédure se conclut par une transaction amiable dans laquelle elle s’engage à ne pas saisir les tribunaux pour obtenir réparation des mêmes préjudices.
A noter que la victime bénéficie d’un délai de 15jours pour dénoncer la transaction qu’elle aurait signée avec le professionnel, l’établissement ou son assurance.
> Les commissions de conciliation et d’indemnisation
La commission de conciliation et d’indemnisation (CRCI) est chargée de se prononcer sur l’éventuelle indemnisation des victimes d’accidents médicaux, d’affections iatrogènes et d’infections nosocomiales. Il existe une ou plusieurs commissions par région. Ce dispositif présente l’avantage d’être gratuit et ne nécessite pas l’assistance d’un avocat – bien que celle-ci puisse toujours s’avérer utile – et l’examen des situations est plus rapide que devant les tribunaux.
La saisine de la commission n’est pas un préalable obligatoire avant toute procédure contentieuse. Outre son président qui est un magistrat, chaque commission est pluraliste et ainsi constituée de représentants des usagers, de professionnels de santé, de représentants d’établissements de santé publics et privés, des sociétés d’assurance, de l’Office national d’indemnisation des accidents médicaux (ONIAM) et de personnalités qualifiées dans le domaine de la réparation des préjudices corporels.
Attention !
Pour voir son dossier examiné par la commission, il faut cependant que les préjudices causés par l’accident médical atteignent un certain seuil de gravité. La victime doit en effet présenter :
- un déficit fonctionnel permanent supérieur à 24 %,
- ou une durée d’arrêt temporaire d’activité professionnelle supérieure à six mois consécutifs ou 6 mois non consécutifs sur une période d’un an,
- ou un déficit fonctionnel temporaire supérieur à 50 % et d’une durée au moins égale à 6 mois,
- ou encore des troubles particulièrement graves dans les conditions d’existence.
Si le dossier est recevable, une expertise gratuite et contradictoire, menée par un expert indépendant, inscrit sur une liste établie par la Commission nationale des accidents médicaux, est proposée afin de déterminer la nature du dommage, ses causes et l’étendue des préjudices de la victime.
Une fiche CISS Pratique est dédiée à l’indemnisation des accidents médicaux par les CRCI : www.leciss.org/sites/default/files/12-CRCI-fiche-CISS.pdf
> Les juridictions de droit commun
La victime peut également faire le choix d’engager la responsabilité des professionnels ou établissements de santé devant les juridictions de droit commun. A noter que cette saisine peut s’effectuer à tout moment, il n’y a aucune obligation d’effectuer des demandes d’indemnisation préalables auprès de la CRCI ou des assurances professionnelles, sauf dans le cas d’un établissement public comme évoqué plus tôt.
Pour un litige avec un professionnel de santé qui exerce en libéral ou un établissement de santé privé (une clinique, par exemple), il convient de saisir les juridictions civiles, à savoir le tribunal de grande instance (ou le tribunal d’instance si le préjudice est inférieur à 10.000€). Le recours à l’avocat y est obligatoire.
Pour un litige avec un établissement public de santé, il convient de saisir le tribunal administratif. L’assistance d’un avocat est obligatoire.
Les juridictions territorialement compétentes sont celles du lieu d’établissement du centre de soins ou du professionnel de santé.
Dans ces procédures, il revient à la victime de solliciter une expertise dont les frais sont à sa charge. Celle-ci est menée par un expert indépendant, inscrit auprès des tribunaux.
A la suite du rapport de l’expert, il appartiendra à la victime d’engager une procédure au fond afin de demander la réparation des préjudices.
Il faut savoir que ces procédures sont en général plus longues et plus onéreuses que celle de la CRCI.

A SAVOIR
Pour ces divers recours, il est utile de prendre contact avec son assurance de protection juridique, le cas échéant. Bien souvent, sans même en avoir connaissance, cette garantie est intégrée à un contrat d’assurance habitation ou d’assurance responsabilité civile, par exemple.
L’organisme d’assurance pourra alors mettre le demandeur en contact avec un avocat ou un médecin conseil. Si la victime connait déjà un professionnel spécialisé en réparation du dommage corporel, non partenaire de l’assurance, il est possible également de demander à celle-ci de prendre en charge ses honoraires.
Publié le 7 mars 2013 sur le  SITE
SITE

S’INFORMER
Santé Info Droits

La ligne d’information et d’orientation du CISS sur toutes les problématiques juridiques et sociales liées à l’état de santé
- Lundi, mercredi et vendredi : 14h-18h
- Mardi et jeudi : 14h-20h
Vous pouvez également poser vos questions en ligne surwww.leciss.org/sante-info-droits